ستون فقرات، محور اصلی بدن انسان است و به همان اندازه در استحکام و ثبات بدن اهمیت دارد که ستون های محکم برای استحکام یک ساختمانو اعضاء
دیگر از جمله سر، دستها، لگن و پاها و .... بر روی این ستون استوار هستند و
ستون فقرات با طرز قرار گرفتن خود به صورت قوسهای متعدد با زوایای معین و
استحکام آنها توسط دیسکهای بین مهره ای، لیگامانها و عضلات، قدرت تحمل این
بار سنگین را می یابد.
لازم
است بدانید که حتی اگر از نعمت داشتن دو پا نیز محروم باشید، قادر به
زندگی پویا و حتی راه رفتن خواهید بود، اگر ستون فقرات سالمی داشته باشید،
در واقع همه ما روی ستون فقراتمان راه می رویم نه روی پاها، بدیهی است هر
چه دانش خود را در مورد ستون بدنمان افزایش دهیم، توانایی ما در حفظ سلامت
آن بیشتر خواهد بود.
وظایف ستون فقرات عبارتند از :
-
انتقال وزن سر، گردن، اندام فوقانی و تنه به لگن
-
ایجاد کانالی جهت حفاظت از نخاع یا مغز الحرام
-
ایجاد قفسه ای محکم و استخوانی به کمک دنده ها و استخوان جناغ جهت حفاظت از قلب و ریه ها
-
تکیه گاهی جهت عضلات تنه و تعدادی از عضلات اندام فوقانی و تحتانی
-
ایجاد هماهنگی بین اعضاء و اندام های بدن
کمرد درد :
تعریف و انواع کمر درد
کمر
درد یکی از شایعترین علل مراجعه بیماران به مراکز درمانی می باشد بطوریکه
بعد از سرماخوردگی و ضربه های کوچک، شایعترین بیماری در انسان است. کمر درد
نخستین علت مراجعه بیماران به متخصصین ارتوپدی و جراحی مغز و اعصاب و بطور
کلی سومین علت مراجعه بیماران به پزشک می باشد.

درد
کمر بیش از 90درصد افراد را در طول زندگی حداقل یکبار دچار می سازد. و
بیش از 50 درصد از افراد بیش از یک مرتبه دچار آن می شوند. علل بسیار
متفاوتی می توانند سبب ایجاد کمر درد شوند. تقریبا" در 85 درصد از افرادی
که برای کمر درد معاینه و بررسی می شوند علت خاصی پیدا نمی شود. کمر درد
بعد از سرماخوردگی دومین عاملی است که سبب می گردد افراد در سرکار حاضر
نشوند و نیز یکی از علل شایع ویزیت توسط پزشک می باشد بیش از 90 درصد
افرادی که دچار کمر درد میشوند طی 2 ماه بهبود می یابند. طبق آمار مختلف،
کمردرد، در بین بیماریهایی که باعث از کارافتادگی، ناتوانی از کار و مرخصی
ناشی از آن در افراد زیر 45 سال می گردند، مقام اول را دارد.
کمر
درد، درد آزار دهنده ای است که شخص را از انجام کارهای روزمره اش باز
داشته و به استراحت در بستر وادار می کند. بنابراین، می تواند علاوه بر
مشکلات جسمی، موجب مشکلات روحی و روانی شده و اثرات منفی بر اقتصاد خانواده
و جامعه بگذارد. تا حدود 20 سال قبل، اکثر افرادی که برای درمان دردهای
عضلانی اسکلتی به درمانگاههای فیزیوتراپی و ارتوپدی مراجعه می کردند، افراد
بالای 55 تا 60 سال بودند و در واقع تخریب غضروف مفصلی در سنین بالا شروع
می شد، ولی امروزه این سن به 30 سال کاهش پیدا کرده و پزشکان شاهد مراجعه
بیمارانی با سنین 30 تا 50 سال با دردهای گردن، زانو، کمر و مفاصل مختلف
به مراکز درمانی هستند.
امروزه
با پیشرفت زندگی مدرن، شیوع کمر درد نه تنها کمتر نشده بلکه زیادتر هم شده
است. و عجیب اینکه حتی سرعت بالا رفتن آن، از رشد جمعیت هم بیشتر بوده
است. در ایالات متحده آمریکا همین کمر درد، دومین عامل غیبت از کار بوده و
معادل 30 تا 80 میلیون دلار در سال از تولید کم کرده! حدود 90 درصد افراد
در عمر خود کمر درد را یک بار هم که شده حس کرده و 50 تا 70 درصد مردم
دوره های مکرر کمر درد را در طول زندگی شان تجربه می کنند. این آمار البته
در کشورهای صنعتی بیشتر است. اما متاسفانه این درد حتی کودکان مدرسه ای را
هم گرفتار می کند، بطوری که آمار نشان می دهد 60درصد کودکان 15 تا 16
ساله هم دچار آن هستند. با تمام این احوال، از پیشگیری و درمان این درد
عذاب دهنده ناامید نشوید.

بروز
کمر درد در مردان 25 تا 55 ساله بیشتر است ولی در خانم ها بعد از 50 سالگی
شروع می شود. متاسفانه معاینات بالینی نمی تواند بروز کمردرد را پیشگویی
کند چون زیادند افرادی که آرتروز ستون فقرات یا بیرون زدگی دیسک کمر دارند
اما درد ندارند.
کمر درد از نظر ماهیت درد به سه دسته تقسیم می شود:
1-
کمر درد گذرا : دردی ناگهانی و شدید در ناحیه کمر و ناشی از انجام حرکات
نامناسب و یا کشیدگی بیش از حد ستون فقرات است. هر چند که این درد گذرا است
اما هیچگاه نباید کم اهمیت شمرده شود، چرا که میتواند اخطاری برای عود
مجدد آن باشد و سریعا" باید جهت جلوگیری از تکرار آن اقدام شود.
2-
کمر درد حاد: یک درد حاد در ناحیه کمر است که در اثر قرار گرفتن در
وضعیتهای غلط، خم شدنهای مکرر و به مدت طولانی و یا ضربه به ستون فقرات
کمری ایجاد می شود. کمر دردی که کمتر از یکماه از شروع آن می گذرد را
حاد می نامند. نشانه وقوع آسیب بافتی بوده و بدرجات مختلفی در فرد ایجاد
ناتوانی می کند. هر چند که آسیب کوچک باشد ولی باید مراقب بود و از تکرار
آن جلوگیری کرد. برای این منظور در وهله اول باید درمان علامتی جهت کنترل
درد انجام شده و سپس در مورد بهبودی کامل اقدام و تمامی فعالیتهای طبیعی
ستون فقرات را به شکل اولیه خود بازگرداند. البته اولین وقوع حمله حاد کمر
درد، نیازی به نگرانی ندارد و لیکن باید پیامدهای آن را در نظر گرفت و هر
چه زودتر برای رفع آن اقدام نمود در غیر اینصورت صدمه و جراحت شدت پیدا
کرده و دوره ناتوانی ادامه خواهد یافت . به طوریکه طبق آمار، شانس بازتوانی
موفق در بیمارانیکه کمر درد آنها بیش از 6 ماه مقاومت می کند کاهش یافته و
حتی پس از سه ماه مقاومت درد، وضعیت روحی و روانی بیمار تغییر خواهد کرد.
پس به طور جدی با تکرار یک حمله شدید کمر درد مقابله کنید.
3-
کمر درد مزمن: کمر دردی که بیش از یکماه از بروز آن می گذرد را مزمن می
نامند. کمر درد مزمن در واقع در اثر عدم درمان و یا مقاومت به درمان کمر
درد حاد ایجاد می گردد. بدیهی است که درمان به موقع و مناسب درد حاد،
همواره درد مزمن را به حداقل می رساند، درد مزمن کمر باید به عنوان یک
علامت جدی تلقی شده و کلیه معاینات بالینی و آزمایشات پاراکلینیکی جهت
بیماریهای سیستمتیک انجام گردد. به هر صورت درد کمر مستلزم یک بررسی دقیق و
درمان مناسب توسط گروهی درمانگر، متشکل از پزشک، متخصص فیزیوتراپی ، متخصص
روانپزشکی و.... میباشد.
انواع درد کمر :
1-
درد موضعی : درد موضعی، دردی است که در اثر آسیب وارده به ناحیه کمر ایجاد
شده و در همان منطقه احساس می گردد و معمولا" فرد قادر به درک محل دقیق آن
است.
2-
درد راجعه : عبارتست از دردی که از یک ناحیه به ناحیه دیگر سرایت می کند.
همه کمر دردها لزوما" به دلیل ناهنجاری ستون فقرات نیستند، بلکه می توانند
بدلیل ضایعات احشایی باشند که درد آنها به ناحیه کمر ارجاع می شود. در
نتیجه، بررسی و معاینه بالینی دقیق این مناطق توسط پزشک ضرورت دارد.
3-
درد انتشاری : غیر از درد انتشاری عصب سیاتیک که در بالا توضیح داده شده،
ممکن است درد، منشاء عصب سیاتیک نداشته باشد و از نقاط دیگر به مسیر این
عصب انتشار یابد. مهمترین منشاء دردهای انتشاری عبارتند از : مفاصل بین
مهره ای، رباطهای مربوطه، رباطهای خلفی که مهره های کمری را به یکدیگر متصل
می کنند و بالاخره عضلات اطراف آنها و عضلات ثبات دهنده لگن.
علل کمر درد :
بطور کلی کمر درد را می توان بر حسب علت به دو دسته عمده تقسیم بندی نمود: علل مکانیکی و علل غیره مکانیکی
کمر درد مکانیکی :
شامل
آن دسته از بیماریهایی هستند که در اثر و یا به واسطه یک عامل مکانیکی
مانند ضربه، حرکات فیزیکی نامناسب، کم بودن قوام عضلات و یا فشار بیش از حد
به ناحیه ستون فقرات کمری و در اثر بد قرار گرفتن وضع بدن در حالت نشسته و
ایستاده ایجاد می گردند. این دسته از بیماریها 90% از علل کمر درد را
تشکیل می دهند و نکته جالب اینکه براحتی قابل پیشگیری هستند.
دو سری از عوامل می توانند سبب آسیب پذیری ستون فقرات کمری و وقوع کمر دردهای مکانیکی گردند.
الف ) عوامل پیش زمینه ای یا مستعد کننده شامل :
-
قرار گرفتن در وضعیت های نامناسب
-
کاهش تحرک در نتیجه عدم استفاده و بهبود ناکافی
-
استرس ناشی از کار
-
چاقی
ب ) عوامل آشکارساز شامل :
علل غیر مکانیکی :
علل
غیر مکانیکی شامل آن دسته از علل طبی و یا بیماریهای سیستمی هستند که در
سیر بیماری به طرق مختلف ممکن است باعث کمردرد شوند و تشخیص و درمان این
بیماریها تماما" به عهده پزشک معالج شما می باشد.
-
شایعترین علل طبی عبارتند از : بیماریهای التهابی، بیماریهای عفونی،
سرطانها، و بیماریهای متابولیکی و مسمومیت با فلزات سنگین رادیوم
- و .... که تشخیص و درمان همه آنها همانطور که گفته شد بر عهده پزشک معالج شما می باشد.
عوامل زمینه ساز برای علل طبی کمر درد:
1- سن بالای 45 سال، بخصوص در بیماریهای غیر التهابی و بیمارانیکه سابقه ای از عوامل مکانیکی را ذکر نمی کنند.
2- کمر دردهای شبانه که با استراحت نیز بهبود نمی یابند.
3-
وجود علائم و نشانه های همراه کمر درد مانند: تب، تعریق، کاهش وزن، ضعف و
خستگی مزمن که با کنترل درد نیز بیمار احساس سلامتی نمی کنند.
در
بسیاری از موارد به رغم معاینه فیزیکی دقیق و انجام آزمایشات مختلف، علت
مشخصی برای کمر درد پیدا نمی شود . بهتر است بدانید سیگار با کاهش سطح
اکسیژن در بافت نخاع موجب تاخیر در بهبود این درد می شود. بعضی مشاغل هم می
توانند انسان را مستعد ابتلا به کمردرد کنند، مانند شغل هایی که نیاز به
رانندگی طولانی دارد و راننده را در معرض لرزش وسیله نقلیه قرار می دهد؛
شغل هایی که نیاز به ایستادن و نشستن طولانی دارد؛ کسانی که باید بارهای
سنگین را به دفعات جابه جا کنند . بنابراین اگر شغل شما چنین حرکاتی را
ایجاب می کند بهتر است بیشتر به فکر خود باشید. کمر درد علاوه بر عوامل غیر
مکانیکی مانند عفونت و سرطان و..... که خیلی شایع نیستند، علل دیگری هم
دارد؛ مانند گرفتگی های عضلانی ( اسپاسم ) کشیدگی و آسیب ّ رباط ها،
آرتروز، فتق دیسک های بین مهره ای، پوکی استخوان و ... اما فارغ از اسم های
متفاوتی که این بیماری ها دارند مشکل اصلی در اغلب آنها فشار بیش از حدی
است که به ستون مهره ها و اجزای دور و بر آن مانند عضلات و رباط ها وارد
می آید.
عامل
این فشارها زندگی پر از حرکات نامناسب است. منظور دقیقا" همان حرکاتی است
که شایسته یک بدن سالم نیستند؛ مانند بد نشستن روی صندلی ، قوز کردن هنگام
رانندگی، بد ایستادن و...... استفاده از عضلات کمر در حرکاتی که پیش از این
انجام نمی داده اید، مانند بلند کردن یک مبل سنگین !
بطور کلی علل کمر درد عبارتند از :
-
تحت فشار قرار گرفتن ریشه های عصب نخاعی که به اندام تحتانی می روند .
-
کمر درد ناشی از کشیدگی ماهیچه ای یا رباط های کمر
-
درد ناشی از عفونتهای ستون مهره
-
درد ناشی از تومورهای ستون مهره
نشانه های درد ناشی از آسیب کمر :
دردی که امکان دارد به جلو، کناره ها یا عقب ساق پا تیر بکشد یا محدود به ناحیه تحتانی کمر باشد.
دردی که با فعالیت بدتر شود.
دردی که در شب یا در نتیجه نشستن طولانی مدت مثلا" رانندگی طولانی بدتر شود.
دردی که همراه با گزگز شدن یا ضعف در بخشی از پا باشد.
پیشگیری از کمر درد :
انجام ورزشهائی مثل شنا، پیاده روی و دوچرخه سواری با افزایش میزان تناسب و توان می توانند در کاهش ابتلا به کمر درد مفید باشند.
تقویت عضلات شکم میزان ابتلا به کمر درد و در موارد وجود کمر درد شدت آنرا کاهش می دهد.
افرادی
که کار آنها مستلزم بلند کردن اجسام سنگین است یا ورزشکارانی که سروکارشان
با وزنه سنگین است باید هرگز از کفشهای پاشنه بلند بمدت طولانی استفاده
نکنید. حتما" از کمربندهای پهن محافظ کمر استفاده کنند. در هنگام ایستادن
طولانی مدت هر از گاهی به روی یک تکیه گاه یا دیوار تکیه کنید تا از فشار
بر روی کمر کاسته شود نمائید. هم تشک های خیلی نرم و هم تشکهای ست سبب
کمردرد می شوند لذا از تشک مناسب استفاده کنید.
هرگز
اجسامی را که برای شما سنگین هستند بلند نکنید. در هنگام بلند کردن اجسام
کمر باید عمود بر زمین و نه خم شده به جلو باشد باید اجسام را در حالیکه
نزدیک بدن شما هستند با زانوها بلند کنید.

بارهای سنگین :
-
به جای بلند کردن اجسام سنگین، از راه های دیگری مانند هل دادن برای جابه جا کردن استفاده کنید ( هل دادن بهتر از کشیدن است . )
-
تا
می توانید از دیگران کمک بخواهید و از بلند کردن وسایل سنگین با خم کردن
کمرتان خودداری کنید. بهتر است زانوهایتان را خم کرده و کمرتان را صاف نگه
دارید. البته یادتان باشد که پاها را از هم کمی فاصله بدهید.
-
از بلند کردن یک جسم سنگین و چرخاندن کمرتان بطور همزمان جدا" خودداری کنید.
-
همیشه هنگام حمل اجسام سنگین، آن را نزدیک بدن نگه دارید.

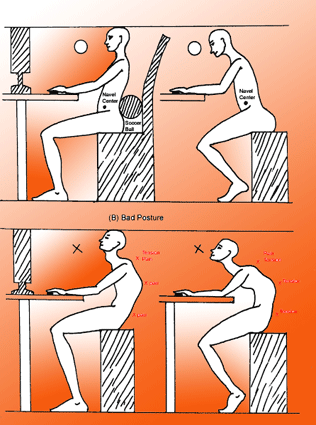
قاعده نشستن:
-
اگر
مجبورید مدت طولانی روی صندلی بنشینید بهتر است هر نیم ساعت به بهانه های
مختلف از جا برخاسته و راه رفته یا به بدن خود حرکات کششی بدهید.
-
از
صندلی مناسب با پشتی و با زاویه حدود 100 تا 120 درجه، استفاده کنید و اگر
صندلی تان محافظ قوس کمر ندارد، قوس کمر را با یک بالشتک کوچک محافظت
کنید.
-
به جای چرخاندن کمرتان حین کار، از چرخش صندلی استفاده کنید.
-
وسایل مورد استفاده تان را در دسترس خود روی میز بچینید تا برای استفاده از آنها مجبور به خم کردن کمرتان به جلو نشوید.

ایستادن و خوابیدن بدون کمر درد:
-
هنگام ایستادن خود را به جلو خم نکنید، گوش ها، شانه و لگن را باید در یک امتداد و شکم را تو نگه دارید.
-
اگر
مجبورید مدت طولانی بایستید، یکی از پاها را روی یک پله یا چهارپایه به
ارتفاع 20 سانتی متر قرار دهید تا فشار کمتری به کمر وارد شود و هر 10
دقیقه جای پاها را با هم عوض کنید.
-
بهترین
حالت خوابیدن خوابیدن به پهلو در حالی است که زانوها کمی خم بوده و یک
بالش کوچک بین دو زانو قرار گیرد. اگر به پشت می خوابید لازم است یک بالش
زیر زانوان و یک بالش کوچک زیر گودی کمر قرار دهید.
-
برای
خارج شدن از تختخواب ابتدا به کنار تخت بچرخید و پاهای خود را از تخت
آویزان کرده، با کمک دست ها و سفت کردن عضلات شکم بنشینید.

تناسب و تعادل :
-
اگر اضافه وزن دارید، بهتر است برای جلوگیری از کمر درد هم که شده وزنتان را کم کنید.
-
کیف و کوله پشتی تان را بی جهت سنگین نکنید.
-
کفش مناسب و راحت با پاشنه 3 سانتی متر یا کمتر به پا کنید.
-
اگر پوکی استخوان دارید با مصرف ویتامین D و کلسیم کافی طبق تجویز پزشکتان و ورزش کردن، آن را درمان کنید تا دچار شکستگی مهره نشوید.
-
ورزش
های سبک هوازی بطور منظم با بهبود عملکرد عضلات میتواند موجب زیاد شدن
قدرت و تحمل کمرتان شود. پیاده روی و شنا هم از ورزش های مناسب برای کمر
درد هستند.
آیا نیازی به گرفتن عکس یا " ام . آر. آی " هست ؟
اکثر
مردم سئوال می کنند آیا عکس برداری معمولی یا ام.آر.آی لزومی دارد؟ باید
گفت همه کمر دردها نیاز به عکس برداری ندارند. در مواردی که مشکوک به صدمات
استخوانی مثل سرطان هستید عکس برداری میتواند مفید باشد. ولی عکس ها صدمه
به مهره ها در اثر ضربه، پوکی استخوان، صدمه به بافت های نرم عضله و رباط
ها و دیسک ها را نشان می دهند زمانی که تصمیم به جراحی داریم و یا در تشخیص
علت دردهای بهبود ناپذیر، انجام " ام.آر.آی " توصیه می شود. زیرا بر اساس
آن درمان را تغییر خواهند داد.
پرستاری از بیمار و کمر درد:
میزان
بروز کمر درد، در پرستاران با نوع فعالیت آنها که مستلزم بلند کردن اجسام
سنگین و انجام کارهای سخت و ممتد در اورژانس است، ارتباط زیادی دارد. این
میزان با محیط پراسترس کاری افزایش می یابد. بطوریکه میزان بروز حمله های
حاد کمر درد در پرستارانی که در بخشهای درمانی بیمارستانی کار می کنند
بسیار بیشتر از آنهایی است که معمولا" کار اداری و یا اجرایی دارند.
آمار
نشان داده است، در بیمارستانهایی که کلاسهای آموزشی جهت پیشگیری و درمان
کمر درد، برای پرستاران دایر گردیده، میزان بروز کمردرد، بسیار پایین بوده
است. در نتیجه وجود چنین آموزشهایی جهت پرستاران زحمتکش کشور ما نیز ضروری
بنظر می رسد، اما از آنجائیکه در این کتاب امکان پرداختن به این مسئله بطور
مبسوط وجود ندارد، تنها به ذکر برخی از اصول اولیه آن می پردازیم.
پرستاران
عزیز باید تمامی وضعیت های مناسبی را که جهت بلند کردن کشیدن و هل دادن و
حمل اجسام در ابتدای این بخش توضیح داده شد رعایت کنند.
همه
میزها و یا تختهای بیماران باید ارتفاع قابل تغییر داشته باشند، بطوریکه
با اهرم هیدرولیکی یا الکتریکی سطح آنها بالا یا پایین برود و هر شخص با
توجه به نیاز خود بتواند آن را تغییر دهد.
هنگام
مرتب کردن تخت بیمار و یا تعویض ملحفه آن مواردیکه را که در مورد مرتب
کردن تخت خواب توضیح داده شد، رعایت کرده و ترجیحا" دو نفری این کار را
انجام دهید.
پرستاران
عزیز باید طوری آموزش ببینند که بتوانند بر اساس توانائیهایشان، تجهیزات
مناسب و مورد نیاز خود را جهت استفاده مطلوب در محیط کار انتخاب کنند.
محیط کار پرستاری باید از نظر شرایط روانی، سروصدا ، نور، دما، حجم و کار مناسب تا بدین ترتیب از استرس های فزآینده کاسته شود.
در خاتمه لازم به ذکر است که در برخی کشورها جهت بعضی مشاغل خاص مدرسه کمر ( Back School ) اختصاصی دایر می گردد.
( Back School )
صنعتی در بهداشت صنعتی یا مدرسه کمر در بهداشت حرفه ای و یا به عنوان بخشی
از برنامه توانبخشی و ... البته در این کتاب جای بحث در مورد همه آنها
نیست و امید آنکه توضیحات مختصر این بخش بتواند برای خوانندگان عزیز مفید
واقع شده مورد استفاده قرار گیرد.
تصحیح برخی وضعیتهای پرخطر
بلند کردن اشیاء بعد از نشستن طولانی:
برداشتن
اشیاء بعد از دوره های طولانی نشستن، می تواند آسیب پذیرترین وضعیت را
برای ستون فقرات کمری شما بوجود آورد. این وضعیت در مسافرتهای طولانی بسیار
اتفاق می افتد. بطوریکه شما بعد از نشستن بمدت طولانی در قطار ، اتومبیل و
یا در هواپیما، در حالت خمیده و دولا شده، اقدام به برداشتن و جابجا کردن
چمدانهای سنگین کرده و بدین ترتیب آسیب زیادی به ستون فقرات کمری خود وارد
می کنید. چنین وضعیتی می تواند آغاز گر درد کمر از همان لحظه و یا حتی صبح
روز بعد باشد.
جهت
پیشگیری از بروز چنین دردهایی شما می توانید بعد از بلند شدن از روی
صندلی، به حالت ایستاده قرار گرفته و مطابق شکل گودی کمر را افزایش داده و
بدین ترتیب، قوسهای ستون فقرات و رباطهای کمری را که تا بحال خمیده و بی
حرکت قرار داشتند، به وضعیت طبیعی خود برگردانید.
غوز کردن پس از ورزش سنگین:
این
یک خطر سنگین شگفت آور است که ورزشکاران بدان مبتلا می شوند. پس از یک روز
کار سخت و ورزش سنگین و خسته شدن تمام عضلات پس از یک فعالیت پر انرژی
مطمئنا" نیاز به یک استراحت ایده ال خواهید داشت و بدترین وضعیت، استراحت
کامل روی یک راحتی بزرگ و نرم به حالت خمیده است.
بهترین استراحت پس از هر فعالیت طاقت فرسایی، خوابیدن به پشت یا دمر خوابیدن بمدت 10 دقیقه است. ( دمر خوابیدن بهتر است ) .
حالت
دیگر این است که مطابق شکل به پشت خوابیده و برای مدت ده دقیقه پاهای خود
را روی یک صندلی قرار دهید. همیشه با برگرداندن قوسهای ستون فقرات به حالت
طبیعی می توان از بروز چنین دردهایی جلوگیری کرد.
ایستدن
طولانی، یک وضعیت خطر است چرا که پس از مدتی عناصر حمایت کننده ستون فقرات
( عضلات و لیگامانها ) که خسته شده و قدرت حفظ قوسهای طبیعی ستون فقرات را
نخواهد داشت. این وضعیت منجر به افزایش قوس کمری و بروز کمر درد می شود.
درمانهای رایج کمر درد:
درمانهای
دارویی : درمانهای دارویی شامل داروی اختصاصی برای نوع بیماری و در صورت
لزوم تجویز مسکن جهت درمان علامتی درد است. همانطور که گفته، هدف اصلی در
درمانهای دارویی، درمان علت بیماری است و چنانچه علت بیماری قابل درمان
نبوده و یا جزو علل مکانیکی کمردرد باشد، دارو را می توان به صورت مسکن
تجویز نمود که بهتر است غیر استروئیدی و بدون کورتون باشد. بدیهی است در
چنین مواردی استفاده از مسکن می تواند به طور موقتی باشد و انجام روشهای
فیزیکی مانند فیزیوتراپی و تمرینات درمانی حتما" ضروری است.
درمانهای فیزیکی :
برای
معالجه برخی از بیماران مبتلا به کمردرد، علاوه بر درمانهای علامتی توسط
داروهای مسکن، لازم است درمانهای فیزیکی نیز انجام شود.
این
درمانها، تنوع زیادی دارند و از روشهای بسیار قدیمی کمردرد مانند طب سوزنی
( از چین ) و ماساژ ( از فرانسه ) تا متدهای جدید فیزیوتراپی توسط
دستگاههای پیشرفته را شامل می شوند.
برخی از روشهای فیزیوتراپی در درمان کمردرد عبارتند از :
-حرارت
درمانی: گرم کردن و یا سرد کردن عضو دردناک جهت کنترل درد از دیرباز توسط
بشر استفاده می شده است. گرما درمانی امروزه به دو صورت سطحی ( برای پوست )
و عمقی ( برای مفاصل و یا عضلات ) توسط دستگاههای پیشرفته فیزیوتراپی
انجام می شود.
الکتریسیته
درمانی: به تجربه ثابت شده است که طول موج و فرکانسهای خاصی از جریان برق
در کنترل درد، ترمیم رخم، تقویت عضلات و بسیاری موارد دیگر موثر بوده و
امروزه دستگاههای پیشرفته الکتریکی به این منظور طراحی شده اند.
مانیپولاسیون
: این روش که در بین عامه مردم به نام جا انداختن شناخته شده است، در
مواردیکه انحراف کوچکی در ستون فقرات ایجاد شده باشد، مورد استفاده قرار
گرفته و آن را اصلاح می کند. مانتیپولاسیون حتما" بایستی توسط پزشک متخصص و
یا متخصص فیزیوتراپی آموزش دیده انجام گردد، در غیر این صورت بسیار خطرناک
بوده و ممکن است سبب آسیب به نخاع شده و یا افرادی که مبتلا به پوکی
استخوان هستند سبب ایجاد شکستگی مهره ها شود.
لیزر
درمانی: استفاده از لیزرهای کم توان نظیر لیزر آرگون هلیم و یاقوت با هدف
کاهش درد افزایش روند ترمیم زخم ها، کاهش التهاب و بسیاری از موارد دیگر
موثر بوده و امروزه توسط فیزیوتراپیست ها استفاده می شود.
آب درمانی: شامل یکسری حرکات ورزشی داخل آب می باشد و از آنجائیکه در این وضعیت بیمار درد کمر را کمتر احساس می کند بسیار مفید است.
تمرینات درمانی :
یکی
از مفیدترین روشهای درمانی کمر درد است و در صورت استمرار بطور موثری از
عود کمر درد نیز جلوگیری می کند. تمرینات درمانی انواع مختلفی دارند و بسته
به محل درد علت درد و وضعیت ستون فقرات ( از جمله میزان انحناهای آن )
نوعی از تمرین قابل توصیه است.
درمانهای ارتوپدی:
درمانهای ارتوپدی فنی شامل یکسری ابزارهای کمکی است که توسط کارشناس ارتوپدی فنی جهت بیمار ساخته می شود.
مانند:
کرستهای ستون فقرات ( کرستهای کمر و گردن ) که بطور شایع استفاده می شوند.
این وسایل می توانند بطور موقت در کاهش درد و اسپاسم عضلات مفید باشند ولی
استفاده طولانی مدت و مستمر آنها مضر است و سبب آتروقفی ( لاغر شدن )
عضلات حمایت کننده شده و پس از مدتی نتیجه معکوس می دهد.
درمان جراحی :
درمان
جراحی، آخرین روش جهت کنترل درد ستون فقرات و آنهم در شرایط خاصی می باشد و
در شرایط معمول به هیچ وجه قابل توصیه نیست. طبق آمار، امروزه در مورد
فتق دیسک بین مهره ای تنها در 15-5 درصد موارد جراحی توصیه می شود که شامل
موارد زیر است:
-
دردر
بیمار آنقدر شدید می باشد که با استراحت بهبود نیافته و به دارو جواب ندهد
و موجب اختلال جدید در فعالیتهای روزمره و یا اجتماعی بیمار گردد.
-
بیماری طوری پیشرفت نماید که منجر به فلج اندام، اختلالات حسی و یا بی اختیاری ادرار باشد.
-
در حال حاضر 95-85 درصد دیسکهای کمری بدون جراحی و با روشهای درمانی که قبلا" توضیح داده شده بهبود می یابند.
-
نکته
قابل توجه این است که جراحی، درمانی قطعی دردهای کمری ناشی از دیسک نمی
باشد و پس از آن، انجام تمرینات درمانی و در بعضی شرایط استفاده از روشهای
فیزیوتراپی جهت کاهش درد ضروری است.
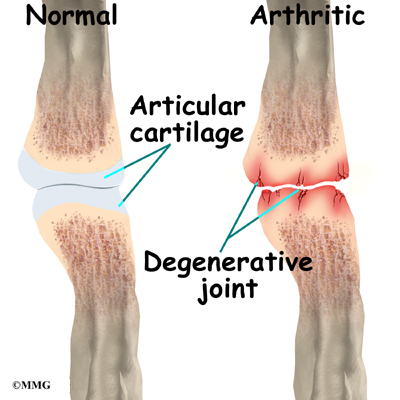
سائیدگی و درد مفاصل ( آرتروز )
سائیدگی
مفاصل شایع ترین علت درد و ناتوانی در افراد مسن و شایع ترین بیماری مفصلی
است. در خانم ها سائیدگی مفاصل زانو و دست و در مردان سائیدگی مفصل لگن
شایع تر است.
علایم ساییدگی مفصل در خانم ها شایع تر است. افراد چاق بیشتر از سایرین دچار سائیدگی مفصل زانو می شوند.
دیابت،
فشارخون بالا و افزایش اسیداوریک خون نیز باعث افزایش احتمال سائیدگی
مفصلی می گردند. سائیدگی مفصلی معمولا" خود را با درد نشان می دهد که با
افزایش میزان سائیدگی ، مقدار درد بیشتر می شود. سپس درد مفاصل باعث ضعف
عضلانی و درد در عضلات مربوط به آن مفصل می شود. در صورت تقویت عضلات، این
درد کاهش می یابد. برخی از بیماران از خشک بودن بدن و مفاصل بعد از بیدار
شدن از خواب شکایت می کنند، اما معمولا" خشکی بدن کمتر از نیم ساعت طول می
کشد.
پیشگیری از آسیب های مفصل زانو:
به
گفته متخصصان مفصل زانو مهم ترین مفصلی است که وزن بدن را تحمل می کند از
این رو کاهش وزن موثرترین راه پیشگیری و درمان آسیبهای وارده به این بخش از
بدن است.
دکتر
" محمدرضا هادیان " عضو انجمن فیزیوتراپی ایران و استاد دانشگاه، در این
باره به خبرنگار خبرگزاری دانشجویان ایران ( ایسنا ) واحد علوم پزشکی
ایران، گفت: مفصل زانو در تمام فعالیت های انسان مانند ایستادن، راه رفتن و
حتی نشستن در معرض فشارهای مکانیکی زیاد که ناشی از وزن، حمل بار و حتی
ماندن در یک موقعیت ثابت است، قرار دارد.
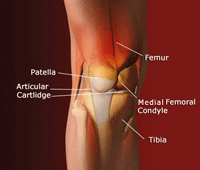
وی
ادامه داد: بعنوان مثال فشار وارد بر مفصل زانو در هنگام بالا رفتن از پله
ها معادل سه برابر وزن بدن و در هنگام پایین آمدن هفت تا هشت برابر وزن
بدن است از این رو کاهش وزن برای حفظ سلامتی مفاصل به خصوص مفاصل زانو
بسیار با اهمیت است.
دکتر
هادیان، بی تحرکی را نیز خطری جدی برای مفاصل عنوان و تصریح کرد: برخی به
غلط بر این باورند که فقط با حذف فشار بر روی مفصل و ثابت نگه داشتن آن
مشکل حل می شود در حالی که عدم تحرک مناسب خود خطری جدی برای بروز بیماری
های مفصل همچون آرتروز است چرا که تغذیه مفصل از طریق تحرک انجام می شود.
وی
نحوه نشستن به صورت چهارزانو، چمباته زدن و استفاده از توالتهای ایرانی را
از جمله موارد تشدید کننده آسیب های مفصلی دانست و گفت: تبعیت از این روش
های غلط زندگی، افراد را در سنین پایین مستعد ابتلا به آسیب های مفصلی می
کند.
دکتر
هادیان در پایان تصریح کرد: مطالعات نشان داده است، علاوه بر کاهش وزن با
تغذیه مناسب و انجام ورزش های مناسب می توان به پیشگیری و درمان آسیب های
مفصلی کمک کرد.
توصیه هایی برای درمان آرتروز :
-
وزن بدن باید کم شود.
-
استفاده
از گرما باعث کاهش درد می شود. برای این کار می توان از کیسه آب گرم
استفاده کرد. اگر استفاده از گرما ممنوعیت خاصی نداشته باشد، می توان از
روشهای زیر استفاده کرد:
الف ) قرار دادن مفصل مبتلا در آب گرم 40-38 درجه سانتیگراد و ماساژ آرام آن .
ب ) استفاده از دوش آب گرم .
ج ) قرار دادن کیسه آب گرم درون یک حوله و استفاده از آن بر روی اندام مبتلا به درد.
باید
توجه کرد که در برخی از بیماری ها استفاده از کیسه ی آب گرم بسیار مضر است
و قبل از استفاده از آن حتما" باید با پزشک مشورت کرد. همچنین کیسه آب
گرم نباید بر روی اندام مبتلا قرار داده شود. از گذاشتن آن در زیر اندام یا
خوابیدن بر روی آن نیز باید خودداری شود.
3- از کفش مناسب استفاده شود.
4- از دو زانو و چهار زانو زدن و ایستادن طولانی مدت خودداری گردد.
5- از بالا و پایین رفتن از پله ها تا حد ممکن اجتناب شود.
6- به جای نشستن روی زمین، از صندلی استفاده شود.
7- ورزش: انجام برنامه ورزشی و تقویت عضلات می تواند به اندازه داروهای ضد درد در درمان سائیدگی مفصلی موثر باشند.
بی
حرکتی می تواند باعث بدتر شدن سائیدگی مفصلی گردد. لذا نباید نگران
سائیدگی مفصل در اثر انجام فعالیت های توصیه شده توسط پزشک بود. انجام
اشتباه حرکات ورزشی باعث بدتر شدن علائم و درد می گردد.
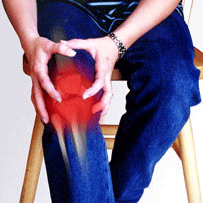
مراقبت از زانوها:
زانو،
اندام های حساس و مهم بدن است که در پیاده روی و انواع ورزشها نقش حساسی
داشته و سلامت و قوت آن، ما را در انجام کارهای روزمره و انجام انواع ورزش
توانمند می سازد. مفصل زانو مهمترین مفصلی است که وزن بدن را حمل می کند.
از این رو تمام فعالیتهای انسان مانند کار سنگین، کمر تحرکی و افزایش وزن
می تواند آسیب زیادی به این قسمت بدن وارد آورد. فشار وارده به زانوها در
موقع بالا رفتن از پله ها 3 برابر وزن بدن و در موقع پایین آمدن از پله ها
8-7 برابر وزن بدن می باشد از این رو کاهش وزن برای حفظ سلامتی مفاصل به
ویژه مفصل زانو اهمیت زیادی دارد. بنابر این گزارش بی تحرکی نیز خطر جدی
برای مفصل زانو می باشد. برخی معتقدند که با بی تحرکی و ثابت نگهداشتن
زانو و همچنین حذف فشار از روی آن می توان به حفظ سلامت زانو کمک کرد در
حالی که بی تحرکی خطر جدی برای بروز بیماریهای مفصل و آرتروز است. زیرا
تغذیه مفصل از طریق تحرک تامین می شود. لازم به ذکر است که نحوه نشستن
بصورت چهارزانو عامل تشدید کننده مهمی در تخریب غضروف مفصلی بشمار می آید
در حالیکه کاهش وزن همراه با تغذیه و انجام ورزشهای مناسب می تواند به
پیشگیری و درمان آسیبهای مفصلی کمک کند.
نکاتی چند برای مراقبت از زانوها :
- زانوها نیاز به حرکت دارند. تحرک ، به تغذیه مفصل، حفظ قدرت عضلانی و دامنه حرکتی زانو کمک می کند.
-
اگر به کارهایی اشتغال دارید که ناگزیرید برای مدتی طولانی روی صندلی
بنشینید، ساعتی یک بار از جای خود برخیزید و پنج دقیقه راه بروید. همچنین
هنگام نشستن می توانید پاشنه های پا را از روی زمین بلند کنید یا زانوها را
صاف نگه دارید.
-
افرادی که ناچارند مدتی طولانی بایستند، ساعتی چند بار زانوهای خود را خم
کنند. همچنین توصیه می شود که در طول روز، چند بار روی پاشنه پا بایستند و
چند قدم راه بروند. این افراد به منظور پیشگیری از زانو درد، باید از
روشهای تقویت کننده زانو استفاده کنند.
-
بیمارانی که برای مدتی طولانی بستری بوده اند و قادر به راه رفتن نیستند،
باید در طول روز حداقل سه بار انقباضات یا ورزش های ایستایی زانو را انجام
دهند.
-
هنگام خوابیدن به صورت طاق باز، بالش را زیر زانوهای خود قرار دهید.
چنانچه به پهلو می خوابید، بین زانوها بالشی قرار دهید، اما اگر عادت دارید
که بر شکم بخوابید، ( که عادت نادرستی است و از منظر اسلام نیز مکروه می
باشد ) بالش را زیر ساق ها بگذارید.
با
انجام منظم ورزش های تقویتی و کششی، قدرت عضلانی و انعطاف پذیری بافت های
اطراف مفصل را بهبود ببخشیده و از بروز ضایعات زانو پیشگیری نمایید. همچنین
سعی کنید حرکات زانو را در دامنه کامل انجام دهید. این کار به حفظ دامنه
کامل حرکتی مفصل کمک می کند.
ورزش
های زانو را ابتدا با تعداد کم ( پنج بار ) و دو بار در طول روز شروع کنید
و با بهبود وضعیت جسمانی، تعداد و دفعات تکرار آن را افزایش دهید.
-
توصیه می شود که در مراحل ابتدایی، در هر جلسه یک حرکت ورزشی انجام دهید و
اگر حرکتی موجب ناراحتی شما شد، از انجام آن خودداری کنید.
-
از انجام ورزش هایی که موجب درد، ناراحتی و تورم زانو می شود، خودداری
کنید، اما باید درد مفصلی و درد عضلانی که در مراحل اولیه تمرینات ورزشی
بروز می کند، تمایز قائل شوید. دردهای عضلانی معمولا" بطور تاخیری، یعنی
چند ساعت پس از انجام تمرینات بروز می کنند. این دردها، به مرور زمان با
تداوم برنامه ورزشی از بین می رود.
-
اگر افزایش وزن دارید، با برنامه های مناسب ورزشی و غذایی، وزن خود را
کاهش دهید. به خاطر داشته باشید که کاهش وزن موجب کاهش فشار وارده بر مفصل
می شود.
-
از انجام اعمالی نظیر بلند کردن اجسام بسیار سنگین و حمل بار به مدت
طولانی اجتناب کنید، زیرا این کار فشار زیادی بر زانوها وارد می سازد. اگر
ناگزیر به حمل اجسام سنگین هستید، عضلات زانو را با ورزش تقویت کنید و بین
فعالیتهای خود، زمانی را به استراحت اختصاص دهید.
گرفتگی ناگهانی عضلات هنگام پیاده روی
اگر
بعد از 5 دقیقه پیاده روی یا بیشتر، عضلات ساق پای شما دچار گرفتگی و درد
شد، ولی سایر اوقات اینگونه نبود، نشان می دهد شما دچار لنگی پا بصورت
متناوب هستید که در اثر نرسیدن خون کافی به پاها اتفاق می افتد.
هنگام
پیاده روی، اگر سرخرگ هایی که خون را به سمت پاها می برند، دچار گرفتگی
شوند، دیگر نمی توانند مقدار زیادی خون را به سمت پاها عبور دهند و در
نتیجه عضلات ساق پای شما دچار آسیب و درد می شود.
هنگام
پیاده روی، عضلات پاهای شما نیاز به مقدار زیادی خون دارند. بنابراین اگر
سرخرگ هایی که خون را به سمت پاهای شما می برند، دچار گرفتگی شوند، دیگر
نمی توانند مقدار زیادی خون را به سمت پاها عبور دهند و در نتیجه عضلات ساق
پای شما دچار آسیب و درد می شود.
برای
بهبود گرفتگی عضلات پا، آنقدر پیاده روی کنید تا عضلات پای شما درد بگیرد،
سپس استراحت کنید و بعد از برطرف شدن درد، مجددا" پیاده روی را شروع
کنید. همچنین بایستی مصرف چربی را کاهش دهید.
اگر
6 هفته بطور منظم و با برنامه ورزش کنید، می توانید بدون احساس هیچ دردی،
سه برابر حالت عادی پیاده روی کنید. ولی افرادی که علی رغم این 6 هفته
ورزش منظم، باز هم دچار گرفتگی و دردساق پا می شوند، حتما" دچار گرفتگی
سرخرگ ها در سایر قسمتهای بدن خود هستند، بنابراین قبل از شروع برنامه
ورزشی نزد پزشک بروید تا از سلامتی خود مطمئن شوید.
برای
بهبود این حالت، آنقدر پیاده روی کنید تا عضلات پای شما درد بگیرد، سپس
استراحت کنید و بعد از برطرف شدن درد، مجددا" پیاده روی را شروع کنید.
همچنین بایستی مصرف چربی را کاهش دهید. حتی ممکن است برای کاهش کلسترول (
چربی ) خون نیاز به مصرف دارو داشته باشید.
آسیب
های عضلات پشت ساق پا شایع است و می توانند هر فردی از جمله نوجوانان،
ورزشکاران و سالمندان را مبتلا کنند. این آسیبها اغلب افرادی را گرفتار می
کنند که قبل از ورزش و فعالیت شدید بدنی، بدن خود را گرم و آماده نمی کنند.
جراحان
ارتوپدی معتقدند بهترین راه برای محافظت از عضلات بدن این است که قبل و
بعد از ورزش، بتدریج و با ملایمت عضلات را تحت کشش قرار دهیم. تحت کشش
قراردادن عضلات ساق پا و پا ، علاوه بر کمک در پیشگیری از صدمات آنها، خطر
آسیبهای کمر را نیز کاهش می دهد. برای انجام این کار بر روی زمین بنشینید و
یک ساق پایتان را به حالت کشیده قرار دهید کف پای دیگرتان را بر روی سطح
داخلی ساق پای کشیده قرار دهید اندکی به جلو خم شوید و در حالی که پنجه پای
کشیده تان را به آرامی به طرف بالا نگه داشته اید آنر با انگشتان دست لمس
کنید.
منبع:شهرام



.jpg)







































































 فضایی متفاوت در ارایه مطالب فرهنگی علمی گردشگری اجتماعی توسط تیم پزشکی درمانی کلینیک درد ماهان
فضایی متفاوت در ارایه مطالب فرهنگی علمی گردشگری اجتماعی توسط تیم پزشکی درمانی کلینیک درد ماهان