
آرتروز چیست ؟
از نظر لغت آرتروز یا Arthrosis یک کلمه یونانی است که به معنی مفصل میباشد .
از نظر پزشکی این کلمه زمانی بکار میرود که مفصل دچار تخریب شده باشد.
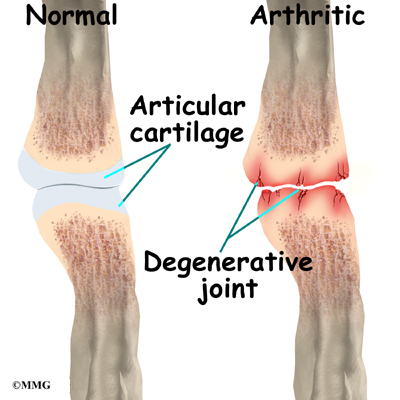
مفاصلی که در بدن وجود دارند از یک لایه از یک لایه غضروف پوشیده شده اند.حرکت مفصل و آسیبهایی که به مفصل وارد میشود سبب سائیدگی این سطح غضروفی میشود .مکانیسم ترمیم بدن پس از هر آسیب به بازسازی این قسمت غضروفی می پردازد و درنهایت اثری از این تخریب باقی نمی ماند. زمانی که سرعت و شدت سائیدگی از ترمیم کمتر باشد مفصل رو به تخریب می رود و علائم آرتروز آشکار می گردد.
آرتروز در کدامیک از مفاصل بیشتر اتفاق می افتد؟
مفاصل زانو - لگن -شانه -گردن و کمر مفاصلی هستند که آرتروز در آنها اتفاق می افتد . در هر قسمت از بدن این تخریب سبب ایجاد علائم و نشانه های خاصی باشد.
آرتروز کمر در کدام مفصل اتفاق می افتد ؟
؟
مهره های کمر در محل دیسکها باهم ارتباط دارند. علاوه بر این محل مهره ها دارای زوایدی هستند که سبب میشود هر مهره با مهره بالاتر و پایینتر از خودش در مفاصلی که در دو طرف مهره قرار دارند ارتباط برقرار نمایند.این مفاصل بسیار کوچک مفاصل بین مهره ای یا مفاصل فاست (facet joint) نامیده میشوند. تخریب در این مفاصل می تواند سبب ایجاد آرتروز کمر یا سندرم فاست کمری شود.
علت ایجاد آرتروز کمر و تخریب مفاصل فاست چیست؟
۱.افزایش سن و کاهش سرعت باز سازی مفاصل
۲.ضربه به کمر -تصادف یا شکستگی مهره های کمر
۳. عمل جراحی دیسک کمر (ایجاد این مشکل از چند ماه تا چند سال پس از جراحی کمر اتفاق می افتد و در مواردی که جهت فیکس کردن ستون فقرات پیچ و فیکساتور قرار داده شده این مشکل شدید تر می باشد. آرتروز کمر از علل شایع وقوع کمر دردهای پس از جراحی کمر می باشد)
۴.لغزش مهره های کمر
۵.خم شدن یا چرخش ناگهانی کمر
۶. التهاب در مفصل ثانویه به بیماریهای روماتیسمی
۷. بیماریهای مادر زادی مانند اسپوندیلیت یا اسکلیوز ستون فقرات

علائم آرتروز ستون فقرات چیست؟
درد : درد در ناحیه کمر که می تواند به پاها خصوصا پشت پا انتشار داشته باشد. این درد مشابه دردهای سیاتیکی نمیباشد
محدودیت حرکت : درد در خم شدن به پهلوها -خم شدن به عقب یا چرخش میتواند محدودیت ایجاد نماید.
خشکی کمر : این خشکی عمدتا موقع بیدار شدن از خواب اتفاق می افتد.
تشدید درد با نشستن : درد با ایستادن و خصوصا در نشستن تشدید میشود . رانندگی در این بیماران میتواند بسیار دردناک باشد.
احساس خستگی در کمر : اسپاسم عضلات ثانویه به درد میتواند سبب ایجاد خستگی شود.
اهمیت تشخیص صحیح درد مفصل بین مهرهای
با توجه به ایجاد کمر درد های با شدت بالا و محدود کننده در این بیماری ممکن است علائم بعنوان دیسک کمر تلقی گردد و درمان نامناسب انجام گردد. حتی ممکن است برخی از این بیماران در پاراکلینیک علائمی از دیسک داشته باشند و درد آنها مربوط به دیسک نباشد.
پس تشخیص این درد میتواند درد انجام درمان موثر سرنوشت ساز باشد.
تشخیص این بیماری چگونه انجام می شود؟
شود؟
انجام گرافی ساده میتواند کمک کننده باشد ولی سی تی اسکن ستون فقرات قدرت بالایی در تشخیص مشکل این مفصل دارد. مطمئن ترین و قطعی ترین تشخیص بلوک مفصل فاست میباشد.

بلوک مفصل فاست (facet block) چیست؟
این کار در اتاق عمل و تحت مشاهده مستقیم با فلوروسکوپ انجام میشود.بیمار بصورت سرپایی بستری

شده و تحت بیحسی موضعی مقدار بسیار کمر داروی بی حس کننده در مفصل تزریق میشود .در صورتی که کمر درد مربوط به درد این مفصل باشد با انجام این کار درد بهبود می یابد. استفاده از استروئید بهمراه این درارو سبب ایجاد اثر درمانی در التهاب مزمن این مفصل می شود. استفاده از فلوروسکوپ در انجام این کار سبب عدم ایجاد عوارض و دقت در انجام عمل میشود. بهترین و موثر ترین روش این کار انجام آن توسط
متخصص درد و تحت فلوروسکوپی میباشد.
درمان درد مربوط به آرتروز کمر یا تخریب مفصل فاست
درمان اولیه استفاده از دارو درمانی-فیزیوتراپی- آب درمانی و در صورت نیاز بلوک فاست است
استفاده از رادیو فرکونسی بهترین و جدیدترین درمان کمردرد های ناشی از این بیماری در بیمارانی است که به بلوک تشخیصی پاسخ مثبت داده اند ولی تزریق استروئید نتوانسته درمان طولانی را برایشان داشته باشد.

رادیو فرکونسی یا RF وسیله ای است که بصورت س
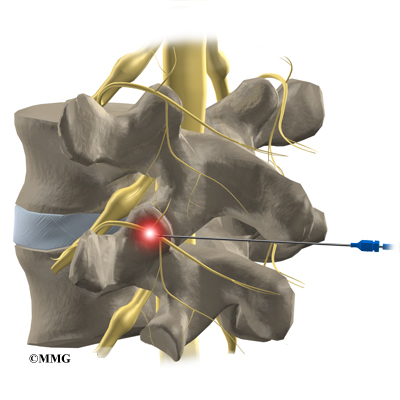
وزن نازکی به محل تخریب مفصل فرستاده میشود و با استفاده از امواج رادیوفرکونسی مسیر درد مربوط به مفصل را تخریب می کند. با توجه به اینکه این کار فقط روی عصب حسی مفصل انجام میشود هیچ عارضه ای را بهمراه ندارد. این کار هم در اتاق عمل توسط متخصص درد و تحت فلوروسکوپی انجام میگردد و یک ساعت بعد بیمار قابل ترخیص است.
در مراجعه کننده گان به کلینیک درد مرکزی شیوع آرتروز کمر در بیماران زیر بیشتر بوده است:
۱. وزن بالا
۲. سابقه جراحی کمری
۳. زایمان سخت
۴. ورزشهای سنگین
۵. سابقه فامیلی آرتروز
۶. وجود بیماریهای التهابی
مراجعه بیماران مبتلا به کمر درد به کلینیکهای فوق تخصصی درد میتواند با تشخیص و درمان به موقع این بیماری از پیشرفت آن و انجام عمل جراحی کمر پیشگیری نماید.


چهل سال پیش پزشکان به دنبال راهی بودند شاید بتوانند بدون برش دادن پوست قسمت بیرون زده دیسک را در بیماران مبتلا به فتق دیسکهای کمری خارج کنند.این تلاشها منجر به ابداع روشی شد که در آن تخلیه دیسک از راه لوله باریکی که از راه پوست به داخل دیسک فرستاده میشد امکانپذیر گردید.
تلاشهای بیشتر در این زمینه در این زمینه وسایل و روشهای دیگری را در انجام این نوع عملها معرفی نمود. روشهایی که همه آنها یک ویژگی مشترک داشتند :
جوگیری از انجام جراحی باز و عدم دستکاری آناتومی طبیعی بدن
مزیت این روشها نسبت به عمل جراحی باز چیست؟
عدم نیاز به بیهوشی( انجام عمل با بیحسی موضعی)
عدم نیاز به بستری در بیمارستان
عدم وجود زخم و بخیه پس از عمل
عدم وجود درد حین و پس از عمل
برگشت سریع به فعالیتهای روزانه
این روش در چه کسانی این روش قابل انجام میباشد؟
کمر درد یش از ۳ ماه که به درمانها اولیه پاسخ نداده باشد
در ام آر آی انجام شده فتق دیسک گزارش شده باشد
انتشار درد به پا منطبق بر دیسک بیرون زده باشد
دیسک کمتر از ۴۰ درصد ارتفاع خود را از دست داده باشد
جراحی بسته در چه کسانی غیر قابل انجام است؟

کنده شدن تکه ای از دیسک به داخل کانال نخاع
وجود مشکل حرکتی پیش رونده
شکستگی - تومور - عفونت محل عمل- یا حاملگی
عدم ثبات ستون فقرات
گرفتگی بیش از ۵۰ درصد کانال توسط دیسک
روشهایی که امروزه برای عمل بسته دیسک به کار میروند:
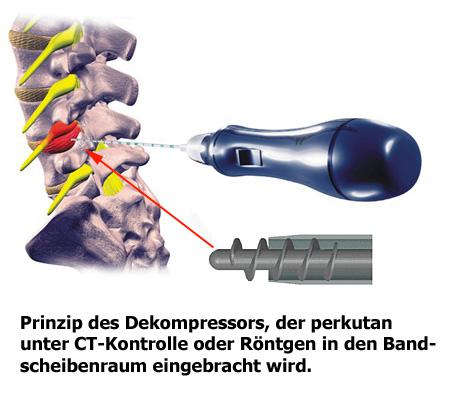
۱.استفاده از دستگاه دکمپرسور
این دستگاه شبیه سوزن بسیار ظریفی است که پس از بیحس کردن پوست به داخل دیسک فرستاده میشود و از راه یک میکروموتور قسمت داخلی دیسک خرد شده و از راه این لوله به بیرون از بدن تخلیه میشود

۲. دستگاه نوکلئوتوم
این دستگاه هم لوله نازکی دارد که وارد قسنت میانی دیسک شده و با فشار آب دیسک را خرد کرده و از بدن خارج میکند.سایز لوله از دکمپرسور درشت تر بوده و حجم تخلیه شده بیشتر است
۳.استفاده از لیزر

پروب لیزر با بیحسی از راه پوست به داخل دیسک فرستاده شده و توسط لیزر آب قسمت داخل دیسک بخار شده و دیسک جمع میشود.
۴.روش کوبلیشن
با استفاده از امواج رادیوفرکونسی قسمت داخلی دیسک به دمای بالا رسیده علاوه بر ترمیم کوچک میگردد

روش انتخابی برای عمل بسته دیسک کدام است؟
انتخاب روش انجام کار و نوع وسیله انتخابی به شدت بیرون زدگی دیسک - تعداد دیسکهای مورد عمل و میزان هزینه اختصاص یافته بستگی دارد.
روش انجام این عمل چگونه است؟
عمل بسته دیسک در اتاق عمل و با استفاده از وسیله ای بنام فلوروسکوپ انجام میشود. فلوسکورسکوپ وسیله ای است که توسط اشعه ایکس بطور زنده تصویری از داخل بدن را روی مونیتور نشان می دهد و این امکان را به پزشک میدهد تا بدون شکافتن پوست و عضلات وسیله ای را که شبیه یک سوزن است به داخل دیسک هدایت کند.

این کار با بی حسی موضغی انجام میشود ونیازی به بیهوشی ندارد
پس از عمل
یکساعت بعد از عمل بیمار قابل ترخیص است
تا ۲۴ ساعت باید از خم شدن ناگهانی اجتناب شود
ممکن است تا چند روز نیازمند استفاده از ضد دردهای ساده باشد
یک هفته پس از عمل بیمار میتواند فعالیتهای طبیعی خود را شروع کند

با انجام حرکات ورزشی مناسب پس از عمل بیمار میتواند زندگی سالم - فعال و بدون دردی را تجربه نماید
آیا این روش خطرات و عوارضی هم دارد؟
با توجه به اینکه این کار تحت مونیتورینگ فلوروسکوپی انجام میشود و در انجام آن هیچ قسمتی از بدن آسیبی نمیبیند عارضه جدی را بهمراه ندارد.
آیا در همه بیماران مبتلا به فتق دیسکهای کمری روش قابل انجام است؟
بسیاری از دیسکهای کمری با این روش قابل درمان میباشند. معاینه دقیق و اقدامات تکمیلی مانند ام آر آی و نوار عصب می تواند نوع ضایعه و شدت آنرا نشان دهد. در بسیاری از موارد فقط انجام تزریق ترانس فورامینال زمینه درمان را برای بیمار ایجاد می نماید و حتی عمل بسته نیاز نمی باشد.در موارد شدید تر انجام عملهای بسته ای که توضیح داده شد سبب درمان بیماران میشود .
معدودی از بیماران با بیرون زدگی دیسکهای کمری نیازمند عمل جراحی باز میباشند
در صورت وقوع کمر درد ابتدا به جراحی باز فکر نکنید : چرا ؟
بسیاری از کمر درد ها مربوط به دیسکهای کمر نمیباشند ( در یک سوم افراد طبیعی در صورت انجام ام آر آی اشکال در دیسکهای کمر وجود دارد)
بسیاری از دیسکها به درمانهای ساده پاسخ مناسبی می دهند
عمل بسته دیسک در بسیاری از بیماران دیسکهای کمری قابل انجام است
عمل جراحی باز غالبا گزینه انتخابی آخر درمان است.
منبع:نوشته شده توسط دکتر مجید حیدریان
فوق تخصص درد



















 ؟
؟

 شود؟
شود؟



























 فضایی متفاوت در ارایه مطالب فرهنگی علمی گردشگری اجتماعی توسط تیم پزشکی درمانی کلینیک درد ماهان
فضایی متفاوت در ارایه مطالب فرهنگی علمی گردشگری اجتماعی توسط تیم پزشکی درمانی کلینیک درد ماهان